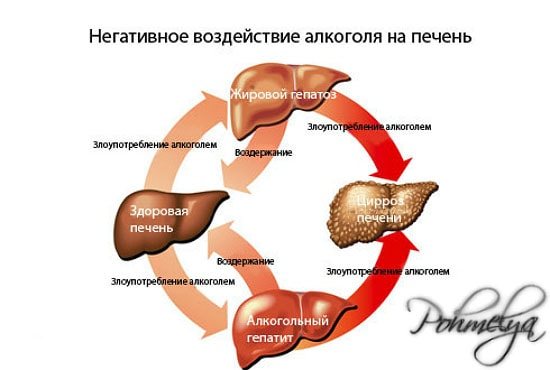
Алкогольний печінковий гепатоз, прояви якого залежать від того, наскільки довго і в яких кількостях людина вживала спиртні напої, не є хворобою запального походження.
Порушення виникає як у жінок, так і у чоловіків до 50 років, які зловживають алкоголем. Захворювання розвивається повільно, виникає гепатомегалія, астенія, хворий починає втрачати вагу. У деяких пацієнтів може проявитися такий стан, як спленомегалія. Цей стан – перша стадія алкогольного печінкового цирозу.
механізм розвитку
Етиловий спирт утилізується печінкою, вступаючи в біохімічні реакції зі складними білковими структурами (ферментами), що продукуються органами травної системи.
У цих процесах беруть участь речовини, необхідні також для переробки жирних кислот. Через постійний вплив алкоголю, на утилізацію якого відволікаються з’єднання, призначені для інших біохімічних процесів, виникає дефіцит деяких коферментів.
Жирні кислоти починають накопичуватися, з часом перетворюючись на тригліцериди, що розподіляються в клітинах і просторах між ними. В результаті цих процесів гепатоцити руйнуються, функціональні тканини замінюються жировими.
симптоми хвороби
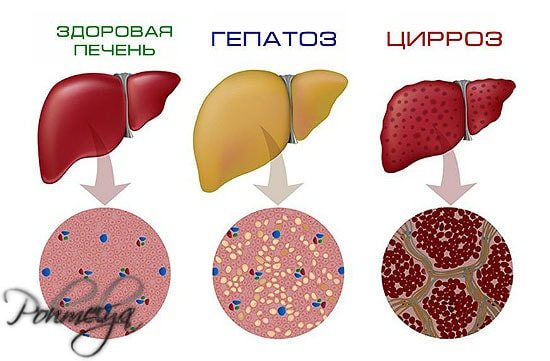
Гепатоз печінки, має алкогольну етіологію, проходить три стадії розвитку.
Спочатку формуються маленькі осередки жирової тканини, розташовані нерівномірно. На цьому етапі клінічні прояви відсутні, визначити наявність патології можливо гістологічно.
У міру прогресування захворювання кількість вогнищ переродженої тканини зростає, з’являються перші симптоми.
Серед них:
- зниження працездатності, стомлюваність;
- порушення травлення;
- підвищене газоутворення в кишечнику;
- розлади сну;
- дисбактеріоз;
- гепатомегалія;
- сухість, лущення, висипання на шкірі.
Такі прояви нерідко приймаються пацієнтами за хронічну втому або незначне отруєння. Якщо має місце регулярне вживання алкоголю, то поява цих ознак повинна стати приводом для звернення до лікаря.
Подальше заміщення функціональних тканин жировими порушує кровообіг в печінці. Це відбувається внаслідок того, що патологічні осередки надають механічний вплив на судини, що пронизують залозу. Зменшення кількості гепатоцитів тягне за собою зниження працездатності органу.
У пацієнтів з’являються ознаки серйозних порушень:
- часта печія, відчуття гіркоти у роті;
- диспепсичні явища;
- швидке зниження маси тіла;
- болі і тяжкість у правому боці;
- пожовтіння шкірних покривів, очних склер;
- підвищення температури;
- телеангіектазії.
Симптоматика загострюється після вживання алкоголю і важкої їжі.
ступені
Щоб оцінити стан людини і визначити прогноз захворювання, потрібно поставити точний діагноз. Лікарі виділяють кілька ступенів розвитку гепатоза:
- Перша – на цьому етапі з’являються незначні ділянки скупчення жиру в печінці. Якщо утворюється безліч скупчень, які знаходяться на відстані одна від одної, діагностують дифузну форму захворювання.
- Друга – на цій стадії окремі осередки зливаються один з одним, відбувається переродження здорових клітин. Цей процес супроводжується накопиченням великої кількості тригліцеридів і розростанням сполучної тканини.
- Третя – для неї характерна істотне розростання сполучних тканин. Число жирових клітин значно перевищує норму, з’являються перші симптоми фіброзу.

Розвиток патології може прискорюватися при наявності додаткових факторів – цукрового діабету, тривалого застосування антибіотиків, ендокринних патологій, гіпертригліцеридемії.
наслідки гепатоза
Ігнорування тривожних проявів, відсутність лікування призводить до швидкого розвитку патології.
Жирова дистрофія – початковий етап алкогольної хвороби печінки. Продовження вживання спиртного спричинить прогресування патологічного процесу, небезпечні ускладнення.
Серед них:
- цироз;
- черевна водянка, яка може призвести до перитоніту;
- розвиток пухлин доброякісного і злоякісного характеру;
- приєднання запалення – алкогольного гепатиту;
- печінкова недостатність.
Значне погіршення виконання органом своїх функцій тягне тяжкі наслідки. Через те, що печінка неефективно очищає кров, розвивається загальна інтоксикація. Це негативно відбивається на роботі всіх систем організму.
Прогресування гепатоза і захворювань, що виникають як його ускладнення і наслідки, може призвести до смерті пацієнта.
Руйнівні наслідки алкогольної хвороби печінки
Помилково вважають, що алкогольний гепатоз руйнує тільки печінку. Дане захворювання має негативний вплив на багато інших органів і системи в людському організмі.
В першу чергу страждає травна система. Через те, що в печінці накопичуються токсичні речовини, вона починає виробляти проблемну жовч, яка застоюється в жовчному міхурі. В результаті цього виникають умови для розвитку холециститу і утворення каменів у печінкових протоках і жовчному міхурі.
Зайвий жир в печінці нерідко призводить до порушення гормональної системи, яке, в свою чергу, може стати причиною стрімкого збільшення ваги, хронічної втоми, нерегулярних менструацій, випадання волосся, головних болів і навіть злоякісних утворень.
І звичайно ж, на тлі загального порушення функціонування печінки у хворого знижується імунітет і виникають часті простудні захворювання.
Діагностика алкогольного гепатозу
При появі симптомів печінкового захворювання необхідно звернутися до гепатолога або гастроентеролога. Діагностичні заходи починаються з огляду пацієнта, аналізу його скарг і збору анамнестичних даних.
Після виявлення в ході опитування залежності від спиртного і характерних ознак дистрофічного процесу в печінці, призначаються лабораторні та інструментальні дослідження. На підставі їх результатів виставляється діагноз.
Алкогольна жирова дистрофія печінки констатується за допомогою таких методів:
- загальноклінічні аналізи сечі і крові;
- біохімія;
- коагулограма;
- визначення антитіл до вірусних гепатитів;
- аналіз калу;
- УЗД і КТ черевної порожнини.
Лікування алкогольної жирової дистрофії
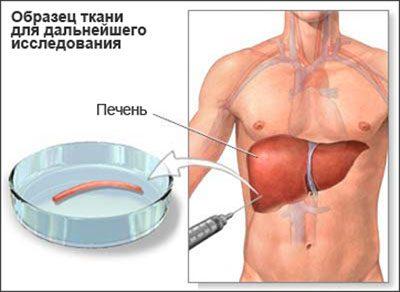
Так, сукупність симптомів жирової інфільтрації схожа з клінікою алкогольного гепатиту, хвороби Боткіна і цирозу, пацієнтам проводиться діагностування за допомогою новітніх інструментальних методик. Важливою частиною обстеження є біопсія взятого зразка печінкової тканини. Процедура відноситься до інвазивних методів – в області печінки робиться прокол спеціальними інструментами, щоб вилучити матеріал для дослідження.
Перед тим як проводити діагностику і медикаментозну терапію жирової дистрофії пацієнтові настійно рекомендується змінити звичний спосіб життя: необхідно припинити вживання будь-яких алкогольних напоїв і дотримуватися щадну дієту з великим вмістом білкових продуктів.
Лікування гепатоза починається з проведення дезінтоксикаційної терапії (гемосорбція, плазмаферез). Після усунення проблем, що накопичилися токсичних сполук, доктор призначає фармакологічні препарати у вигляді крапельниць і таблеток для відновлення пошкоджених клітин печінки. Поліпшити загальний стан організму людини допомагає тривалий прийом імуностимуляторів, вітамінів і мікроелементів.
Лікування печінкового захворювання
Терапія при гепатозах спрямована на досягнення таких цілей:
- зниження швидкості переродження тканин печінки;
- нормалізація кровопостачання залози;
- активізація обмінних процесів в клітинах;
- виведення з органу токсинів і надлишків жирів;
- поліпшення параметрів жовчі.
Всім пацієнтам слід в першу чергу виключити дію основного патогенетичного чинника – припинити приймати алкоголь. Якщо цього не зробити, лікування ефективним не буде.
Необхідно дотримуватися дієти: слід обмежити прийом важкої для перетравлення їжі, включити в раціон велику кількість овочів, зелені, молочних продуктів малої жирності.
Лікують захворювання із застосуванням гепатопротекторів. Це медикаментозні препарати, діючі речовини яких підтримують і відновлюють функціональність гепатоцитів, забезпечуючи їх необхідними з’єднаннями.
Рекомендуються ліки, в складі яких присутні амінокислоти аргінін і бетаїн. Вони допомагають нормалізувати клітинний метаболізм ліпідів і прискорити виробництво есенціальних фосфоліпідів – будівельного матеріалу гепатоцитів.
Найбільш ефективні препарати при алкогольному гепатозі:
Для налагодження кровообігу в тканинах печінки призначаються кошти з групи ангиопротекторів. Якщо дистрофічні процеси посилюються наявністю у пацієнта ожиріння, в терапевтичну схему включають препарати для нормалізації метаболічних процесів і зменшення маси тіла.
клінічна картина
Клінічні критерії діагностики
Симптоми, протягом
Алкогольний стеатоз зазвичай протікає безсимптомно у амбулаторних хворих.
Ретельний анамнез, особливо щодо кількості споживання алкоголю, має важливе значення для визначення ролі алкоголю в етіології ненормальних результатів тестів печінки. Опитування членів сім’ї може виявити пов’язані з алкоголем проблеми в минулому. Американська асоціація з вивчення захворювань печінки (AASLD) акцентує увагу на важливість використання спеціальних опитувальників для з’ясування анамнезу у пацієнтів, щодо яких дані анамнезу, зібрані звичайними способами, здаються недостовірними. Також застосування опитувальника рекомендується у випадках підозри на алкогольний стеатоз печінки.
Народні методи лікування

Рослинні засоби при алкогольній жировій дистрофії ефективні, але тільки якщо не нехтувати основною терапією. Народні рецепти допустимо використовувати в якості доповнення до лікування, після консультації з лікарем для виключення можливої лікарської конфлікту.
Фахівці фітомедицини рекомендують такі методи:
- По столовій ложці ягід шипшини, кукурудзяних рилець і безсмертника змішати і залити окропом (200-250 мл). Настояти протягом 10 хвилин, процідити, вживати по півсклянки вранці і ввечері.
- У рівних пропорціях з’єднати траву золототисячника, квітки календули і чорнобривців. Три ложки суміші залити окропом, відстояти і процідити. Пити відвар по 100 мл перед кожним прийомом їжі.
Лікування гепатоза медикаментозними препаратами можна супроводжувати включенням в раціон таких приправ як куркума і кориця. Ці спеції рекомендується додавати в страви, так як вони сприяють швидкому відновленню клітинного обміну.
Епідеміологія
Ознака поширеності: Поширена
Співвідношення статей (м / ж): 0.5
Справжня поширеність алкогольної жирової дистрофії печінки невідома. Вважається, що дане захворювання є у 90-100% осіб, що зловживають алкоголем. У прижитті біопсіях печінки, що проводяться з іншого приводу, захворювання виявляється в 3-9%. При аутопсії ураження печінки визначається у 65-70% осіб, що зловживають спиртними напоями в дозі більше 60 г етанолу на добу. Природним чином захворюваність алкогольним стеатозом печінки корелює з поширеністю алкоголізму і може істотно різнитися в країнах з більшим чи меншим його поширенням. Тому міжнародна статистика захворюваності оцінюється як 3 -10%.
Вік: переважно 20-60 років. Раса: особи білої раси мають статистично більш низьку швидкість розвитку всіх форм алкогольної хвороби печінки. Пол: вважається, що жінки більш схильні до ризику захворювання. Є кілька гіпотез на цей рахунок, але жодна з них не знайшла підтвердження.
Чим відрізняється гепатоз алкогольний від неалкогольного
Патології печінки, що характеризуються дегенеративно-дистрофічними процесами, поділяють за походженням. В ході обстеження лікар збирає дані анамнезу. Якщо пацієнт зловживає спиртним, і захворювання розвивається з цієї причини, то діагностується гепатоз алкогольної етіології.
Жирова дистрофія може виникати під впливом факторів, не пов’язаних з вживанням алкоголю.
Серед них:
- надлишкова вага;
- наявність захворювань, що впливають на обмінні процеси (наприклад, цукровий діабет);
- інші патології, що вражають печінку;
- панкреатит;
- недуги, супроводжувані холестазом (порушенням відтоку жовчі);
- дотримання жорсткої дієти тривалий час.
висновки
Всі ознаки, які проявляються при розглянутому стані, можуть виникати і при інших захворюваннях печінки, а також органів травлення. З цієї причини при виникненні будь-яких симптомів необхідно терміново звернутись до лікаря і розповісти йому про симптоми. Самолікуванням займатися не варто. Потрібно сказати, що при наявності такого захворювання не можна вилікуватися лише вживанням медикаментів. У хвороби хронічний характер, і не можна цілком її усунути. Щоб позбутися про хворобливість, яку провокує хвороба, а також покращити стан, пацієнт повинен відмовитися від шкідливих звичок, дотримуватися певної дієти і лікувати паралельно протікаючі хвороби. Тільки тоді можна зупинити руйнування печінки.
>
профілактика хвороби
Щоб попередити розвиток алкогольного гепатозу печінки, необхідно відмовитися від вживання спиртного.
Крім того, потрібно дотримуватися наступних рекомендацій:
- контролювати масу тіла;
- раціонально харчуватися;
- бути фізично активним;
- виключити безконтрольний прийом лікарських засобів;
- по можливості обмежити токсичні та інші негативні зовнішні впливи на організм;
- регулярно проходити диспансерні обстеження для раннього виявлення патологічних процесів.
Прогнози при своєчасному лікуванні та повній відмові від алкоголю сприятливі. Більшість пацієнтів, які не запустили хворобу і пройшли курс призначеної терапії, успішно виліковуються.
Алкогольний гепатоз – досить поширене захворювання, що виникає внаслідок систематичного вживання алкогольних напоїв протягом тривалого часу. Воно характеризується руйнуванням клітин печінки під впливом етанолу, що міститься в спиртних напоях.
Ця патологія поширена серед осіб, які постійно вживають алкоголь, незалежно від його виду. Для чоловіків досить вживати близько 60 грам спирту в день, щоб через деякий час у них почала розвиватися хвороба. Для жінок цей показник знижується до 25 грам в день.
Чим вище доза алкоголю, тим швидше настає гепатоз. У цій статті розглянемо, як розвивається патологія, її особливості, а також методи її лікування та профілактики.
Різновиди жирової дистрофії печінки при хронічній інтоксикації
При діагностуванні пацієнтів з гострою токсичною жировою дистрофією за допомогою комп’ютерної або магнітно-резонансної томографії фахівці відзначають різний розподіл тригліцеридів у всіх відділах печінки. Це дозволяє класифікувати захворювання за морфологічними ознаками:
- Дисемінована вогнищева. Цей вид патології характеризується відсутністю явних ознак деформації гепатоцитів. У печінці утворюється кілька великих скупчень тригліцеридів, локалізованих в одному відділі.
- Дисемінована виражена. При цій формі захворювання ліпіди розподіляються в різних печінкових відділах (частках) і здатні провокувати незначну кількість симптомів, наприклад, ниючі болі в підребер’ї.
- Зональна. Тригліцериди виявляються у всіх відділах печінки, ушкоджуючи великі ділянки. Ознаки маловиражені, їх можна сплутати з симптомами різних захворювань внутрішніх органів.
- Дифузна. Ліпіди рівномірно розташовуються у всіх гепатоцитах біологічного фільтра, значно знижуючи функціональну активність печінки. Людина відчуває нудоту, тяжкість в боці, сильну втому.
Алкогольна інтоксикація стає причиною виникнення рідкісної форми жирової дистрофії – синдрому Ціве. Після надходження в організм людини значної дози етилового спирту відбувається отруєння не тільки печінки, але і всіх внутрішніх органів, а також головного мозку. Після загибелі нейронів знижуються процеси регуляції систем життєдіяльності, клітини і тканини не здатні виконувати свої функції. Такий стан є сприяючим для синдрому Ціве, який характеризується такими порушеннями:
- в крові з’являється значна кількість шлаків, токсичних з’єднань, продуктів розпаду біологічно активних речовин;
- збільшується концентрація білірубіну, фарбувального інгредієнта жовчі, що утворюється після розпаду червоних кров’яних тілець;
- підвищується рівень холестерину, сполуки органічного походження, що міститься в клітинних мембранах і погіршує кровотік.
Крім зміни складу крові, при гострій жировій токсичній дистрофії розвивається гемолітична анемія. У крові знижується вміст гемоглобіну, який відповідає за доставку молекулярного кисню до тканин.
Основною причиною низького рівня гемоглобіну стає загибель еритроцитів через виникнення дефіциту токоферолу. Це біологічно активна речовина синтезується і накопичується в печінці при нормальному стані здоров’я. Синдром Ціве добре піддається медикаментозній терапії, але тільки при повній відмові від вживання алкогольних напоїв.
Механізм розвитку і причини патології
Алкогольний гепатоз є захворюванням печінки, яке виникає внаслідок згубного впливу алкоголю на її клітини – гепатоцити. Вони починають гинути, тканина печінки перероджується і замінюється грубою фіброзною тканиною, що негативно відбивається на здатності печінки виконувати свої функції.
Будь-який алкоголь має в своєму складі етанол. При надходженні в організм він перетворюється в токсичну речовину – оцтовий альдегід. Що відбувається з печінкою при його систематичному попаданні в організм? Механізм розвитку хвороби полягає в таких негативних процесах:
- Внаслідок розпаду і окислення оцтового альдегіду відбувається інтоксикація печінки, її клітини гинуть.
- Оцтовий альдегід порушує синтез фосфоліпідів, які є будівельним матеріалом клітинних мембран. В результаті порушується живлення клітин, а також передача сигналів між ними.
Через погіршення проникності мембран клітин відбувається посилене виділення особливих білків, які сигналізують про наявність в організмі запального процесу. При цьому імунна система починає атакувати клітини печінки, як би борючись з інфекцією.
-
- При накопиченні жирних кислот в печінці відбувається гіпоксія внаслідок зменшення доступу кисню.
- Печінка починає рости через збільшення розмірів її клітин внаслідок підвищення кількості ферментів, необхідних для розщеплення алкоголю.
Збільшення кількості жирних кислот (тригліцеридів), які майже не засвоюються м’язовою тканиною, а відкладаються в ній, призводить до жирової дегенерації печінки. Тому таку патологію ще називають жировим гепатозом.
Алкогольний тип гепатозу не розвивається, якщо людина випила один раз або вживає алкоголь дуже рідко.
Щоб почався процес руйнування клітин органу, спирт повинен надходити в організм систематично протягом багатьох років. Існує ряд факторів, які сприяють розвитку хвороби. Серед них:
-
- Надлишкова маса тіла.
- Високий рівень холестерину в крові. Холестерин – це поганий жир, який накопичується в тканинах і органах, заважаючи їх функціонуванню.
- Погане або неправильне харчування. Внаслідок порушення основних принципів харчування або постійного голодування в організм не надходять необхідні вітаміни і мікроелементи, але при цьому накопичуються шкідливі жири і інші токсичні речовини.
Прояви захворювання і можливих ускладненьАлкогольна хвороба не вражає печінку відразу. У своєму розвитку вона проходить 3 основні стадії:
-
- На ранній стадії хвороби утворюються невеликі ділянки, де скупчується жир. Це дифузний гепатоз, коли ураження клітин органу спостерігається лише в окремих ділянках.
При відсутності лікування і постійному прийомі алкоголю наступає інша стадія, такі ділянки розростаються і з’єднуються. При цьому здорова тканина заміщується сполучною, в печінці продовжують накопичуватися тригліцериди.
- На цій стадії відбувається розростання сполучної тканини, яка поступово заміщує паренхіму. Так починається фіброз.
Вже друга і третя стадія хвороби відрізняються вираженою симптоматикою, яка явно свідчить про наявність проблем з печінкою. Серед них:
-
- постійна печія і відрижка;
- напади нудоти і блювоти;
- проблеми з травленням, метеоризм, діарея;
- втрата ваги;
- відчуття тяжкості в області правого підребер’я, також присутній больовий синдром;
- може з’являтися жовтяниця (пожовтіння шкіри і слизових оболонок);
- шкіра стає землистою, на ній з’являються плями і судинні зірочки.
В особливо важких випадках, особливо після надмірного вживання спиртного, у людини можуть спостерігатися такі ознаки:
- загальна слабкість і пригніченість;
- блювота з домішками крові;
- запаморочення, сплутаність свідомості;
- порушення психіки;
- проблеми з серцевим ритмом;
- різкий біль в правому боці;
- підвищення температури.
При діагностиці відзначається збільшення розміру печінки. Це так званий синдром Ціве, коли хвороба супроводжується печінковою недостатністю і холестазом. При цьому пацієнту потрібна термінова госпіталізація і відповідне лікування.
Якщо не вжити заходів вчасно, алкогольний вид хвороби може призвести до тяжких наслідків, які завдають шкоди здоров’ю людини, а в деяких випадках призводять до смертельного результату. Серед ускладнень хвороби часто спостерігають:
- цироз печінки;
- асцит (скупчення вільної рідини в черевній порожнині);
- ракові новоутворення;
- перитоніт (запалення органів черевної порожнини);
- погіршення роботи органів шлунково-кишкового тракту і статевої системи.
Фактори, що провокують жирову дистрофію
Основна причина гострої жирової токсичної дистрофії – зловживання спиртними напоями. Для виникнення захворювання необов’язково приймати етиловий спирт щодня, достатньо випивати етанол рідко, але у великих дозах. Печінка не здатна відразу переробити значну кількість алкоголю. Після проникнення в її клітини токсинів відбувається розщеплення молекул етилового спирту до отруйного з’єднання ацетальдегіду.
Коли в організм людини потрапляє невелика доза етанолу, то за участю особливих ферментів він розкладається на нешкідливу оцтову кислоту. Вона виводиться сечовидільною системою без жодних наслідків для здоров’я.
А ось висока концентрація алкоголю повністю не метаболізується гепатоцитами, тому відбувається серйозне отруєння. Порушується не тільки робота всіх систем життєдіяльності – страждає і сама печінка. Адже в ній залишається токсичний ацетальдегід, який безпосередньо пошкоджує печінкові клітини. До факторів, які ускладнюють жирову дистрофію, також відносяться:

- Загибель гепатоцитів розвивається швидше, ніж відбувається їх відновлення за допомогою фармакологічних препаратів. На місці пошкоджених клітин печінки утворюється груба сполучна тканина.
- Гіпоксія тканин. Після руйнування червоних тілець в кров’яному руслі накопичується молекулярний кисень, в той час як всі клітини відчувають його гострий дефіцит.
- Зниження обсягу. Після появи фіброзних ділянок в частках печінки знижується площа активно функціонуючої поверхні.
- Порушення процесів обміну. Дефіцит білкових інгредієнтів провокує надлишкову набряклість тканин.
Через розлади регуляції метаболізму центральною нервовою системою відбувається порушення процесів обміну в самому біологічному фільтрі. Тригліцериди проникають в цитоплазму гепатоцитів і починають накопичуватися в них. Ядро зміщується до оболонки, що робить внутрішній стан клітини вкрай нестабільним.
Гостра токсична жирова дистрофія стрімко розвивається за короткий термін при сукупності наступних негативних факторів:
- вживання етилового спирту більше трьох днів поспіль;
- прийом алкогольних напоїв зі значним часовим проміжком, але у великій кількості;
- генетична схильність до розвитку фізичної та психологічної залежності;
- дефіцит в раціоні харчування продуктів з великим вмістом білка;
- надлишкова маса тіла, порушення метаболізму в результаті ендокринних захворювань в анамнезі.
При наявності запального процесу в печінці, який має вірусну етіологію, переродження гепатоцитів в сполучну тканину значно прискорюється. Тому при діагностуванні токсичної жирової дистрофії фахівці обов’язково проводять посів біологічного зразка в живильне середовище. Патології, спровоковані вірусами, мають дещо іншу схему лікування.
Діагностика і методи лікування
Щоб поставити правильний діагноз, лікарю необхідно для початку оглянути пацієнта, а також вислухати його скарги. Після цього при підозрі на алкогольний гепатоз можуть знадобитися додаткові діагностичні методи:
Лабораторні аналізи крові і сечі. При цьому роблять загальний і біохімічний аналіз крові і дослідження сечі. У цих рідинах виявляються ферменти (наприклад, білірубін) і жирні кислоти, високий вміст яких свідчить про порушення роботи печінки.
- Ультразвукове дослідження печінки. Воно допомагає визначити розмір органу, його форму і структуру, а також наявність аномалій або новоутворень.
- Гепатографія. Вона дозволяє оцінити секреторну функцію печінки.
- Біопсія. Це взяття на аналіз фрагмента печінки. При цьому вивчається її склад. При гепатозі в ній є жирові елементи.
Після того, як поставлений діагноз, призначається відповідна терапія. Як правило, лікування починають з настійною рекомендацією відмови пацієнта від алкоголю. Подальша терапія залежить від ступеня тяжкості ураження печінки. В особливо важких випадках може знадобитися госпіталізація.
Обов’язково застосовується медикаментозна терапія. З цією метою призначають такі лікарські препарати:
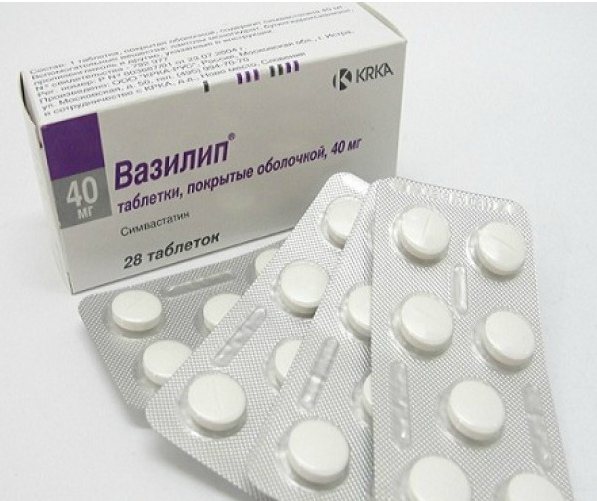
- Засоби, які знижують рівень холестерину. Вони покращують жировий обмін в печінкових клітинах, а також сприяють розщепленню ліпідів. При цьому ефективні Крестор, Вазиліп.
- Засоби, що сприяють поліпшенню обміну речовин. Наприклад, Фолієва кислота.
Протитоксичні кошти (Трентал, Курантил). Вони допомагають очищати печінку від шкідливих речовин.- Жовчогінні препарати. Наприклад, Урсосан.
- Антиоксиданти. До них відносять сульфоамінокислоти (Таурин, Метіонін), які нормалізують циркуляцію крові в печінкових клітинах, покращують обмін речовин.
- Препарати, що містять ферменти. Такі засоби покращують травлення.
- Гепатопротектори. Такі засоби здатні захищати клітини печінки і сприяти відновленню їх функцій.
- Вітамінні препарати.
Будь-які медикаменти слід приймати тільки за призначенням лікаря і відповідно до його рекомендацій. Вони підбираються індивідуально для кожного пацієнта з урахуванням особливостей його організму, стану здоров’я, тяжкості перебігу хвороби, наявності ускладнень. При важкому ураженні печінки можливе хірургічне втручання для видалення ураженої області органу.
У деяких випадках впоратися з симптомами гепатоза, викликаного алкогольним отруєнням, допомагає народна медицина. При цьому пацієнти радять такі рецепти:

Хворому слід включити в свій раціон харчування деякі спеції, які сприяють захисту і відновленню печінки, наприклад, куркуму і корицю.- Морквяний сік здатний запобігти появі ускладнень. Його п’ють кожен день з ранку по 200 мл на голодний шлунок.
- Допомагають також відвари лікарських рослин. Наприклад, календула, шипшина, безсмертник, кукурудзяні рильця. Їх подрібнюють, змішують, заливають окропом і настоюють кілька годин. Після цього відвар проціджують і п’ють двічі на день перед їжею по півсклянки.
Таке лікування має проводитися під контролем лікаря, щоб не допустити погіршення стану хворого. Народні методи ефективні тільки на ранньому етапі хвороби, при великому ураженні печінки потрібно консервативне або радикальне лікування.
Лікувальне харчування і способи профілактики
Щоб поліпшити травлення і полегшити навантаження на печінку, хворому рекомендується особливе лікувальне харчування. Без такого терапевтичного методу основне лікування може не принести бажаних результатів. Для цього з раціону хворого слід виключити:
- жирне м’ясо і сало;
- молочні та кисломолочні продукти з підвищеним вмістом жиру (молоко, сир, вершкове масло, сметана, твердий сир);
- шкідливі продукти (майонез, соуси на його основі, маргарин);
- смажені, занадто солені і гострі продукти;
- копченості;
- соління;
- фаст-фуд;
- солодощі;
- солодкі газовані напої, кофеїн.
Це не означає, що при гепатозі пацієнт повинен голодувати. Існують продукти, які можна і потрібно вживати. Вони тільки поліпшать травлення і самопочуття. Серед них:
- знежирені молочні продукти (нежирне молоко, сир);
- кисломолочні продукти (кефір, йогурт, ряжанка);
- дієтичні сорти м’яса (курка, індичка, кролик);
- нежирна риба;
- свіжі овочі (особливо корисна цвітна і брюссельська капуста);
- фрукти та ягоди;
- горіхи;
- мед.

Дієта при жировому гепатозі
При цьому їжу краще варити, запікати, готувати на пару або вживати в сирому вигляді (овочі, фрукти, ягоди). Їсти необхідно маленькими порціями 6 разів на день, при цьому важливо не наїдатися на ніч. Також рекомендовано випивати в день не менше 2 літрів рідини. Це може бути чиста вода, свіжі соки, зелений чай.
Як не допустити розвитку алкогольного гепатозу? Для цього потрібно дотримуватися наступних рекомендацій:
- Не зловживати алкоголем. Краще зовсім відмовитися від прийому будь-яких спиртних напоїв.
- Вести активний спосіб життя. Слід більше гуляти на свіжому повітрі, займатися посильними видами фізичної активності (плавання, швидка ходьба та інші). При цьому важливо не перевтомлюватися.
- Уникати переїдання і ожиріння.
- Правильно і повноцінно харчуватися. В їжу повинні потрапляти всі необхідні вітаміни і мікроелементи.
- Уникати стресів і нервових перенапруг.
- Вчасно лікувати запальні хвороби.
- Підвищувати свій імунітет і піклуватися про своє здоров’я.

Стадії ушкодження печінки
Якщо у пацієнта діагностували алкогольний гепатоз, то прогноз залежить від ступеня ураження печінкових клітин. Якщо не почався фіброз, то повне одужання при дотриманні рекомендацій лікаря і повній відмові від алкоголю спостерігається вже через місяць-півтора. При наявності ускладнень у вигляді цирозу або раку підвищується ризик смертельного результату.
Алкогольний гепатоз є захворюванням печінки, яке виникає внаслідок систематичного зловживання алкоголем. Це досить небезпечна патологія, оскільки на її тлі часто виникають ускладнення (цироз, рак, асцит). Вони можуть погіршити якість і зменшити тривалість життя пацієнта.
Стеатози, інфільтрація (жирова), ожиріння печінки, алкогольна дистрофія – це назви окремої хвороби або синдрому, який виникає через жирові інфільтрації клітин печінки.
Алкогольний гепатоз печінки, симптоми якого залежать від того, скільки і як довго приймалося спиртне, не є запальною захворюванням.
Патологія спостерігається як у чоловіків, так і у жінок до п’ятдесяти років, які зловживають спиртними напоями. Хвороба розвивається поступово, спостерігається астенія, гепатомегалія, втрата ваги. У деяких випадках відзначається спленомегалія. Дане захворювання є першою стадією алкогольного цирозу печінки.
Проведення лікування патологічного стану
Основним правилом при проведенні терапевтичних заходів є повна відмова від вживання напоїв, що містять етанол.
Багато любителів пива при виявленні проблем з печінкою переходять на вживання безалкогольного пива. Тому питання про те, чи шкодить печінці безалкогольне пиво, є досить актуальним.
Більшість вчених, які досліджували питання про те, чи шкідливо безалкогольне пиво для печінки, сходяться на думці, що від такого напою є істотна шкода. Незважаючи на видалення спирту, в його складі присутні компоненти, що негативно впливають на травну систему, що, в свою чергу, впливає на функціонування залози.
Лікування захворювання передбачає використання комплексного підходу. При проведенні терапії використовуються медикаментозна терапія, коригування раціону і режиму харчування, а також народні засоби для прискорення відновлення тканини печінки.
Медикаменти, які застосовуються при медикаментозній терапії
Алкогольний гепатоз незалежно від стадії розвитку можна лікувати шляхом проведення відповідних терапевтичних заходів і застосування цілого комплексу лікарських препаратів.
При лікуванні алкогольного гепатозу використовуються медикаменти, які належать до різних груп фармакологічних засобів.
Рекомендується в процесі проведення терапевтичних заходів використовувати такі групи медичних препаратів:
- протихолестеринові;
- судинорозширювальні;
- препарати для поліпшення обміну речовин;
- гепатопротектори;
- ферментні препарати.
У разі необхідності лікар може додавати до цього переліку засоби з інших фармакологічних груп і коригувати схему прийому ліків. Самостійне проведення медикаментозної терапії категорично заборонено.
До групи протихолестеринових препаратів відносяться Вазиліп і Крестор. До судинорозширювальних засобів відносяться Курантил і Трентал. До препаратів з гепатопротекторними властивостями належать Резалют і ЕССЕНЦІАЛ Форте. Найбільш ефективним засобом поліпшення обмінних процесів є фолієва кислота. Крім цього, для поліпшення перебігу процесів обміну речовин можна використовувати Таурин і Метіонин, ці препарати містять сульфоамінокислоти.
Застосування ферментних препаратів дозволяє нормалізувати і стабілізувати функціонування печінки і всього шлунково-кишкового тракту. За відгуками більшості пацієнтів, при застосуванні цих ліків спостерігається зниження інтенсивності прояву таких симптомів, як нудота, блювота і здуття, а також нормалізується апетит.
Гепатопротектори прискорюють процес відновлення тканини печінки, але їх застосування відповідно до рекомендацій, зазначених в анотаціях, не рекомендоване, якщо в тканинах печінки виявлено наявність доброякісних або злоякісних новоутворень.
Застосування дієтичного харчування при терапії захворювання

У ході лікувальних заходів лікар звертає увагу пацієнта на раціон харчування і режим прийому їжі.
Дієта хворого передбачає виключення з раціону жирних продуктів і страв, смажених, копчених і гострих, а також відмову від вживання будь-яких страв, важких для печінки.
Дозволяється складати меню на основі наступних, дозволених до вживання продуктів:
- Молочна та кисломолочна продукція в знежиреному вигляді.
- Дієтичні сорти м’яса і риби. Найбільш оптимальними видами є телятина, курка і кролик.
- Каші, рослинні масла, свіжі овочі та фрукти.
Крім цього, потрібно строго дотримуватися питного режиму. У добу потрібно випивати не менше 1,5-2 літрів води.
Найбільш оптимальним є використання дієти №5 за Певзнером. Рекомендується перейти на дробове харчування, прийомів їжі повинно бути не менше 5-6 на добу. Їжа приймається невеликими порціями, що прискорює її перетравлення і полегшує роботу всіх органів травної системи, в тому числі і печінки.
Характеристика і механізм розвитку захворювання
Алкогольний гепатоз виникає внаслідок окислення продуктів розпаду алкоголю, що призводить до порушення утворення ферментів, які розщеплюють і виводять жири з печінки. В результаті порушується обмін, в гепатоцитах і між ними відкладаються жири. У важких випадках частка жирових відкладень збільшується. Гепатоцити гинуть і заміщуються фіброзною тканиною, при цьому порушується функція відтоку жовчі. Починається процес деградації паренхіматозного органу.
Спочатку розвиток захворювання відбувається без будь-яких виражених симптомів. Хворий довгий час зберігає працездатність і підвищену активність, не відчуваючи ніяких симптомів.
Через якийсь час розвиток патології відбувається лавиноподібно: з’являються проблеми з іншими органами, які працюють «в парі» з печінкою. У пацієнта при пальпації в правому підребер’ї виникають неприємні відчуття, він періодично відчуває тягар в області печінки.
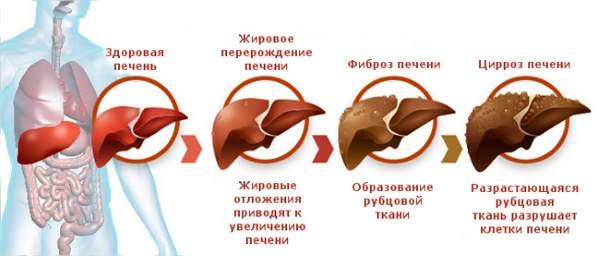
Гепатоз має три ступеня розвитку:
- Гістологічне дослідження (вивчення зразків тканини) показує підвищений вміст жиру в паренхімі на невеликих ділянках органу, на значній відстані один від одного.
- Кількість хворих клітин збільшується і утворюються великі вогнища ураженої тканини. Починається заміна паренхіми органу на фіброзну (даремну тканину). Печінка перестає виконувати свої функції в повній мірі.
- Коли захворювання переходить в останню стадію, аналізи показують, що жирові відкладення розрослися майже по всьому органу, і клітини печінки майже повністю замінені. Через це порушується кровопостачання. Виявляються важкі симптоми алкогольного гепатозу.
Прогноз
Прогноз гепатозу залежить від стадії, на якій людина звернулася до лікаря.
Якщо це перша ступінь розвитку хвороби, пацієнт повністю вилікується за умови дотримання правил лікування, призначених лікарем. Якщо хвороба перейшла на другу стадію, людині вдається врятувати життя, але якість його життя буде погіршено. При поширенні в паренхімі сполучної тканини прогноз несприятливий, хворий виживає тільки в разі пересадки органу.
Симптоми захворювання
Деякі лікарі не вважають хворобою легкі форми алкогольного гепатозу, і патологія різко регресує під час утримання від спиртного і при правильній терапії. Під час повторного вживання алкоголю наступає рецидив гепатозу.
Пацієнт починає скаржитися на гострі печінкові болі, які віддають в епігастрії (верхню серединну область живота). Він намагається уникати жирної їжі, відчуває постійну слабкість, швидкий занепад сил.
Інший найважливіший симптом – збільшення печінки. Паренхіматозний орган збільшується в розмірах настільки сильно, що верхня права частина очеревини може випирати. Часто буває, що збільшена якась одна частка печінки – зазвичай справа.
Дуже тяжка форма дистрофії проявляється при жовтяниці і розладах шлунково-кишкового тракту, часто в поєднанні з інфекціями верхніх дихальних шляхів. Ці симптоми проявляються при ожирінні печінки, на фоні значних прийомів алкоголю, голодування або білкової недостатності.
При алкогольній печінковій недостатності першого ступеня виявляються такі симптоми:
- слабкість, сонливість;
- підвищена стомлюваність (під час роботи або іспитів);
- дратівливість;
- втрата апетиту;
- нудота, відрижка з «поганим» запахом;
- почуття тиску під ложечкою;
- почуття тиску під ложечкою, особливо після їжі.
Друга ступінь хвороби характеризується:
- виникненням жовтяниці;
- діатезом;
- блювотними позивами;
- здуттям живота;
- нетравленням шлунка;
- набряками;
- запорами, що змінюються проносами;
- черевною водянкою.
Третя ступінь алкогольного гепатозу обумовлюється:
- порушенням обмінних процесів;
- зміною роботи органів;
- підвищеною температурою тіла, ознобом;
- частими блювотними позивами;
- різкими болями, особливо при кашлі або зітханні;
- слабким зором;
- сухістю і жовтяничним кольором шкіри.
Загострення симптомів відбувається після навантаження на печінку – при алкогольному отруєнні або під час інфекційного захворювання. У вкрай складних формах патології виснажується організм, наступають напади судом, людина втрачає свідомість, може впасти в кому. В особливо запущених формах алкогольна патологія може призвести до смерті.
Чим відрізняється алкогольний гепатоз від неалкогольного?
Коли жировий гепатоз викликаний надмірним вживанням спиртних напоїв, то пацієнту ставиться діагноз «алкогольний гепатоз печінки».
При виникненні дистрофії печінки на тлі інших чинників, діагноз ставиться «неалкогольний гепатоз».
З причинами алкогольного гепатозу завжди все зрозуміло, складніше справи йдуть з постановкою діагнозу пацієнта, який алкоголь не вживає. Дослідження вчених показали, що в більшості випадків алкогольний гепатоз виникає при низькому вмісті вітаміну «Д» в раціоні пацієнтів і при вживанні фастфудів.
Існує ще цілий ряд причин виникнення неалкогольного хвороби печінки, і всі вони пов’язані з порушенням обмінних процесів в організмі:
- вживання калорійних продуктів;
- цукровий діабет;
- хвороби жовчовивідних шляхів;
- панкреатит;
- тривалі голодування і дієти;
- тривале лікування антибіотиками;
- вживання наркотичних препаратів.
Ознаки цирозу
Поява судинних зірочок, більше в зоні декольте і у верхній половині тулуба, характерна пальмарна еритема (почервоніння шкіри долонь), геморагічні дермальні прояви. Геморагії при цирозі пов’язані з порушенням синтезу в печінці факторів згортання і пригніченням тромбоцитарного паростка (зниження числа тромбоцитів).
Циротична стадія АБП так само характеризується наступними симптомами – збільшенням обсягу живота через сформований асцит (скупчення рідини в порожнині очеревини), появою набряків на нижніх кінцівках, вираженим потовщенням венозних судин передньої черевної стінки.
Також до симптомів портальної гіпертензії при АБП відносять розвиток колатерального кровотоку, що характеризується появою варикозно-розширених гемороїдальних і ніжнопечінкових венозних судин.
Наявність розширених венозних колатералей обумовлює можливість важких кровотеч з гемороїдальних і стравохідних судин (гостре шлунково-кишкове кровотеча).
Діагностика та профілактика захворювання
Печінка – це унікальний орган, який сам може відновлювати свої клітини. Тому вчасно зроблена діагностика вкрай важлива для надання своєчасної допомоги і лікування пацієнта.
Розпізнати алкогольний жировий гепатоз досить важко, і це нерідко призводить до діагностичних помилок. Хворим протягом декількох років можуть помилково ставити діагноз «хронічний гепатит» замість алкогольної дистрофії.
Лікар діагностує хворобу після опитування пацієнта. Велику роль відіграє кількість і тривалість прийому алкоголю, чим пацієнт харчується, які умови його життя і які перехворів захворювання.
Діагноз гепатоз ставиться на наступних підставах:
- Скарги пацієнта на хворобливі симптоми.
- Прояви симптомів захворювання і його перебіг.
- Біохімічний аналіз крові.
- Ультразвукове дослідження.
- Комп’ютерна томографія. Важливо з’ясувати, якого розміру селезінка, це допомагає відрізнити гепатит від гепатозу – при останньому, селезінка збільшена.
Достовірні результати дають аналізи сечі і калу. При алкогольному жировому гепатозі колір сечі мутний і темний, колір калу – світлий. Точний діагноз захворювання визначає гістологічне дослідження, при якому виявляються жирові краплі. Ультразвукове дослідження виявляє збільшення, округлі краї органу, зміна його поверхні – нерівномірність, зернистість. Томографія показує жирові ділянки в печінковій тканині.